Informationen für Therapeut*innen und Forscher*innen
Liebe Kolleginnen und Kollegen,
wir freuen uns sehr über Ihr Interesse am iCAN-Projekt. Das Projekt wird vom G-BA Innovationsfondsgefördert, Förderlinie Neue Versorgungsformen, Themenfeld „Digitale Transformation – Lösungen zur Weiterentwicklung der Versorgung“. Die Fördersumme beträgt ca. 3,6 Mio. EUR.
Auf den folgenden Seiten finden Sie Informationen zum Hintergrund des Projekts, zur iCAN-Intervention und zur klinischen Studie.
Bei Fragen zum Projekt zögern Sie nicht und nehmen Sie mit uns Kontakt auf.
Dipl.-Psych. Stefan Lüttke und Prof. Dr. Eva-Lotta Brakemeier

Herausforderungen in der Versorgung
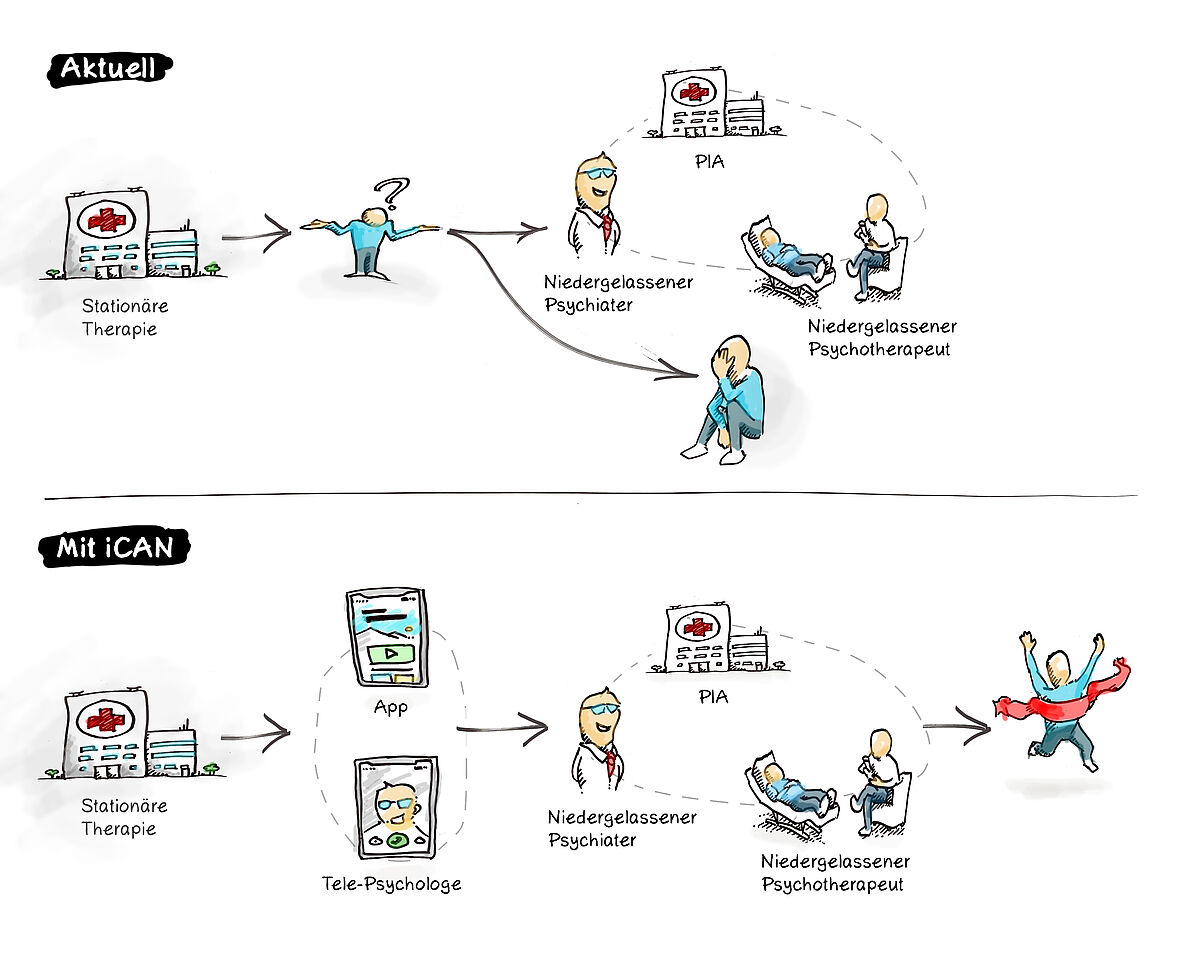
Die Depression gehört zu den häufigsten psychischen Störungen bei Jugendlichen und jungen Erwachsenen; rezidivierende sowie chronische Krankheitsverläufe betreffen ca. zwei Drittel der Betroffenen [1]. Besorgniserregend ist die deutliche Zunahme depressionsbedingter Krankenhausaufenthalte in dieser Altersgruppe [2].
In etwa 20% der Fälle handelt es sich dabei um Rehospitalisierungen innerhalb eines Jahres aufgrund einer verzögerten oder unzureichenden Nutzung ambulanter Behandlungsangebote [3]. So nehmen nur ca. 5-7% aller Patient*innen eine ambulante Psychotherapie auf; ca. 15% der zuvor wegen einer depressiven Episode stationär behandelten Patient*innen werden in den Psychiatrischen Institutsambulanzen (PIAs) weiterbehandelt [4].
Somit erhältlediglich rund ein Viertel der Betroffenen eine ausreichende ambulante Nachsorgemaßnahme.

Vielfältige Barrieren der Inanspruchnahme
Die Ursachen für diese Versorgungssituation sind vielfältig:
(1) Die PIAs sind in der Regel ausgerichtet auf die Basisversorgung schwer und chronisch psychisch kranker Patient*innen; sie verfügen vielfach nicht über die personellen Ressourcen, welche für eine ausreichend intensive ambulante Nachsorge notwendig wären [5].
(2) Niedergelassene Psychiater*innen und Psychotherapeut*innen können neue Patient*innen in den meisten Fällen erst nach einer langen Wartezeit annehmen [6].
(3) Die Anbindung an den ambulanten Sektor bereits aus dem stationären Sektor heraus erfolgt oftmals nicht systematisch [7].
(4) Auf Seiten der Patient*innen verhindern Stigmatisierungsängste und der Wunsch, Probleme allein zu lösen, die Bereitschaft verfügbare ambulante Nachsorgeangebote aufzusuchen [8].

Digitale Therapie/E-Mental-Health
Eine vielversprechende Möglichkeit zur Verbesserung der sektorenübergreifenden Versorgung von Jugendlichen und jungen Erwachsenen mit einer Depression ist ein Nachsorgemanagement, das (1) durch psychologische Tele-Gespräche begleitet wird und (2) Smartphone-basierte Kompetenztrainings enthält.
Ziel eines solchen Nachsorgemanagements ist es, die stationär erreichten Therapieerfolge zu stabilisieren und die Anbindung an ambulante Nachsorgemaßnahmen zu fördern.
Das Potenzial einer solchen Lösung ist hoch:
- Die Nutzung von Smartphones ab dem Jugendalter liegt bei nahezu 100%
- Die Wirksamkeit von E-Mental-Health-Lösungen bei depressiven Störungen bei jungen Patient*innen ist belegt [9].
- Der Einsatz von Chatbots (textbasierte Dialogsysteme, die eine menschenähnliche Konversation ermöglichen) sowie von E-Coaches erhöhen die Nutzungsraten sowie die Akzeptanz und Effektivität von E-Mental-Health-Lösungen erhöhen [10].





Inhalt des iCAN-Programms
Trotz des Potenzials von E-Mental-Health in der ambulanten Nachsorge junger Patientinnen und Patienten mit Depression fehlt in der Regelversorgung bislang ein sektorenübergreifender Ansatz.
Um dieser Versorgungslücke zu begegnen, wurde die neue Versorgungsform „iCAN - Intelligente, Chatbot-assistierte ambulante Nachsorge der Depression bei Jugendlichen und jungen Erwachsenen” entwickelt. iCAN bietet betroffenen Patientinnen und Patienten nach Abschluss der stationären Depressionsbehandlung die telefonische Begleitung durch psychologische Tele-Gespräche (Psychologinnen und Psychologen, z.T. approbiert) und eine Smartphone-App zum selbstgeführten, psychotherapeutischen Training. iCAN umfasst drei Komponenten:
- Kompetenztrainings anhand eines personalisierten Trainingsplans. Hierbei kommen Elemente der Kognitiven Verhaltenstherapie zum Einsatz. Zur Steigerung der Adhärenz wird ein Chatbot eingesetzt.
- Anbindung an ambulante Nachsorgeangebote. Die Bedeutung der ambulanten Nachsorge und regional verfügbare Angebote werden altersgerecht vermittelt. Die Tele-Gespräche unterstützen bei der Auswahl eines Angebots, bei der Kontaktaufnahme und dem Aufsuchen ambulanter Hilfen.
- Patient reported outcomes. Der Symptomverlauf und die Inanspruchnahme von Versorgungsangeboten wird mittels kurzer Abfragen überwacht und an die Tele-Psychologinnen und -Psychologen zur Optimierung der Beratung zurückgemeldet.
Die Patientinnen und Patienten werden vom Klinikpersonal zum Ende ihres Klinikaufenthalts in die Nutzung des iCAN-Programms eingeführt.
Das Programm läuft im ambulanten Setting 3 Monate.
Ziele des iCAN-Programms
Durch die Nutzung des iCAN-Programms sollen folgende Ziele erreicht werden:
- Stabilisierung des stationär erzielten Therapieerfolgs
- Zeitnahe und gezielte Anbindung an ein ambulantes (regionales) Nachsorgeangebot
- Reduktion der Rehospitalisierungsrate
- Kosteneinsparungen durch Reduzierung der direkten und indirekten Krankheitskosten
Studienziele
Ziel der klinischen Studie ist es, die Wirksamkeit des iCAN-Programms (iCAN-Bedingung) mit der gegenwärtigen ambulanten Nachsorgepraxis (treatment as usual; TAU-Bedingung) zu vergleichen. Die Stichprobe setzt sich zusammen aus Jugendlichen und jungen Erwachsenen (13 bis 25 Jahre), die wegen einer depressiven Episode in stationärer oder teilstationärer Behandlung sind.
Im Detail sollen mit der Studie die folgenden Fragestellungen beantwortet werden:
- Weisen Patientinnen und Patienten nach 3 bzw. 6 Monaten in der iCAN-Bedingung ein geringeres Ausmaß an depressiver Symptomatik auf als Patientinnen und Patienten in der TAU-Bedingung?
- Weisen Patientinnen und Patienten nach 3 bzw. 6 Monaten in der iCAN-Bedingung eine höhere Remissionsrate, ein höheres soziales Funktionsniveau, eine höhere Lebensqualität und ein höheres Selbstwirksamkeitserleben auf als Patientinnen und Patienten in der TAU-Bedingung?
- Kommt es bei Patientinnen und Patienten in der iCAN-Bedingung innerhalb von 3 bzw. 6 Monaten zu einer vermehrten Aufnahme oder zeitnaheren Nutzung ambulanter Nachsorgeangebote im Vergleich zu Patientinnen und Patienten in der TAU-Bedingung?
- Verursachen Patientinnen und Patienten in der iCAN-Bedingung innerhalb von 3 bzw. 6 Monaten im ambulanten Setting weniger Krankheitskosten als Patientinnen und Patienten in der TAU-Bedingung?
Darüber hinaus sollen die Nutzerfreundlichkeit und Akzeptanz des iCAN-Programms aus Sicht von Patientinnen und Patienten sowie Behandlerinnen und Behandlern untersucht werden.
Studiendurchführung
Studiendesign
In einer prospektiven, multizentrischen, randomisiert-kontrollierten Studie wird die Wirksamkeit einer Chatbot-assistierten, ambulanten Nachsorge der Depression bei Jugendlichen und jungen Erwachsenen (iCAN-Bedingung) mit der gegenwärtigen ambulanten Nachsorgepraxis (TAU-Bedingung) verglichen.
276 Patientinnen und Patienten im Alter von 13 bis 25 Jahren, die sich wegen einer depressiven Episode in stationärer oder teilstationärer Behandlung befinden, werden den beiden Studienbedingungen randomisiert zugeordnet. Patientinnen und Patienten in der iCAN-Bedingung erhalten vom Klinikpersonal eine Einführung in das iCAN-Programm. Die Interventionsphase beginnt mit dem Tag der Klinikentlassung und beträgt 3 Monate.
Der Einschluss von Patientinnen und Patienten in die Studie erfolgte bis zum 31.12.2024.
Testverfahren
Ausgehend von der Eingangsdiagnostik (T0, Baseline) sind weitere Messzeitpunkte 6 Wochen nach Interventionsbeginn (T1, Zwischenevaluation), 3 Monate nach Interventionsbeginn (T2, Ende Interventionsphase) und 6 Monate nach Interventionsbeginn (T3, Abschlussdiagnostik) geplant. Darüber hinaus nehmen alle Patient*innen am ambulatorischen Assessment zu Depressionssymptomen und Nutzung nach ambulanten Nachsorgeangeboten via Smartphone teil.
Zu den Messzeitpunkten werden verschiedene Instrumente eingesetzt, die von den Patientinnen und Patienten bearbeitet werden oder von klinisch trainierten, wissenschaftlichen Mitarbeiterinnen als Interview durchgeführt werden. Die eingesetzten Instrumente unterscheiden sich in Abhängigkeit von der Altersgruppe (13 bis 17 Jahre; 18 bis 25 Jahre). Unser primärer Endpunkt ist die Veränderung der Symptomschwere anhand der CDRS-R [11] bzw. MADRS [12] nach 3 Monaten.
Darüber hinaus führen wir mit einer Teilstichprobe von 48 Patientinnen und Patienten sowie 18 Behandlerinnen und Behandlern (Klinikpersonal, Tele-Psychologinnen und -psychologen), die am iCAN-Programm teilnehmen, strukturierte und teilstandardisierte Interviews durch. Hierdurch wollen wir einen vertieften Einblick zur Benutzerfreundlichkeit und Akzeptanz der Komponenten des iCAN-Programms erhalten, woraus sich Anpassungspotenziale ableiten lassen.
Nach Projektabschluss
Im Erfolgsfall kann iCAN in der Regelversorgung flächendeckend eingesetzt werden, um durch die systematische Unterstützung des Übergangs von einer stationären Depressionsbehandlung in die ambulante Nachsorge Rehospitalisierungsraten bei Jugendlichen und jungen Erwachsenen zu reduzieren sowie (in)direkte Kosten einzusparen.






Literatur
- Ferrari, A. J., et al. (2013). Burden of depressive disorders by country, sex, age, and year: findings from the global burden of disease study 2010. PLOS Medicine, 10(11).
- Statistisches Bundesamt (2017). Immer mehr Kinder und Jugendliche leiden an Depressionen (Im Fokus vom 04.04.2017).
- Greiner, W., et al. (2019). Kinder- und Jugendreport 2019. Gesundheitsversorgung von Kindern und Jugendlichen in Deutschland. Schwerpunkt: Ängste und Depressionen bei Schulkindern. DAK.
- Schneider, F., et al. (2012). Psychiatrie 2020 plus: Perspektiven, Chancen und Herausforderungen. Springer-Verlag.
- Fegert, J. M., et al. (2018). Versorgung psychisch kranker Kinder und Jugendlicher in Deutschland - Bestandsaufnahme und Bedarfsanalyse. www.apk-ev.de/fileadmin/downloads/KiJu_BB-Projektbericht-Final-25.05.19.pdf. Zugegriffen am 20.04.2020.
- Bundespsychotherapeutenkammer. (2018). Ein Jahr nach der Reform der Psychotherapie-Richtlinie. Wartezeiten 2018.
- Harsch, D., et al. (2018). Psychisch kranke Kinder und Jugendliche: Vielfältige Versorgungsangebote. Dtsch Arztebl International, 17(6), 267-269.
- Gulliver, A., et al. (2010). Perceived barriers and facilitators to mental health help-seeking in young people: a systematic review. BMC Psychiatry, 10(1), 113.
- Grist, R., et al. (2019). Technology Delivered Interventions for Depression and Anxiety in Children and Adolescents: A Systematic Review and Meta-analysis. Clin Child Fam Psychol Rev, 22(2), 147-171.
- Forand, N. R., et al. (2019). Guided internet CBT versus 'gold standard' depression treatments: An individual patient analysis. Journal of clinical psychology, 75(4), 581-593.
- Keller, F., Grieb, J., Ernst, M., Spröber, N., Fegert, J. M., & Kölch, M. (2011). Children’s Depression Rating Scale–Revised (CDRS-R) Entwicklung einer deutschen Version und psychometrische Gütekriterien in einer klinischen Stichprobe. Zeitschrift für Kinder-und Jugendpsychiatrie und Psychotherapie, 39(3), 179-185.
- Neumann, N. & Schulte, R. (1988). Montgomery-Asperg-Depressions-Rating-Skala zur psychometrischen Beurteilung depressiver Syndrome. Deutsche Fassung. Perimed-Fachbuch.